 流行病学
流行病学
流行病学:国外报道胸膜间皮瘤多于腹膜间皮瘤,但国内资料则以腹膜间皮瘤较多。
本病多发生于40~65岁的中老年人,但国内资料显示,我国发病年龄较国外为低,多数在21~40岁之间。本病发病率与地区关系密切,McDonaldl等人(1980)报道,本病在美国的发生率每年2.2 /100万人;北美(1960~1975)15岁以上男性的发病率为2.8/10万人,女性为0.7/10万人;Churg等学者(1982)报道,哥伦比亚地区15岁以上男性的发病率高达17/10万人,女性为1.9/10万人;据中国医学科学院肿瘤医院的资料,在4万例病检标本中只发现1例。本病男性发病率高于女性,男女之比为2∶1~3∶2。
本病与职业关系密切,据报道荷兰从事重工业生产的工人发病率为1/10万,而在船舶制造和修船业的工人中,其发病率可高达100/l0万。
 病因
病因
病因:间皮瘤发病原因不详。国外很多资料表明,约70%以上的间皮瘤的发生与长期接触石棉粉尘有关,特别是胸膜间皮瘤,潜伏期为20~40年。近年来,流行病学研究发现,随着工业上石棉的广泛应用,北美、西欧及澳洲地区间皮瘤的发病率有增高的趋势,在有石棉接触的职业人群中,由于间皮瘤而致死者约占10%。
但约有30%的间皮瘤患者并无石棉接触史,石棉纤维定量检查并未发现有接触大量石棉纤维的表现。文献报道中与间皮瘤发生有关的其他因素有放射治疗、二氧化钍接触史(通常患者有接受相关的诊断性检查史)。另外,具有Hodgkin病史的患者发生间皮瘤的危险性增加。
 发病机制
发病机制
发病机制:依据其生物学行为及肿瘤侵及范围,间皮瘤可分为良性和恶性、局限性和弥漫性。在大宗间皮瘤的病例报道中,约57.1%发生在胸膜,39.5%发生在腹膜,1%发生在心包,可以累及多个浆膜面,甚至发生在睾丸的鞘膜。
1.间皮瘤的组织发生学 早期认为是来自两种细胞,即腹膜表面的间皮细胞及结缔组织细胞。最近已经证实是来自单一细胞,即间皮细胞。间皮细胞向上皮细胞及纤维细胞呈两种形态分化。Dardick(1984)发现间皮瘤中的
肉瘤样区域,超微结构并不显示成纤维细胞的特点,而显示不同分化阶段的上皮细胞的特征。Blobel采用免疫组织化学方法证明细胞角蛋白多肽(cytokeratin polypeptide)在纤维性间皮瘤及上皮性间皮瘤均有表达。而波状纤维蛋白(fibrin),在同一个肿瘤或相同的细胞内也同时表达,显示间皮瘤的双向表达特点。
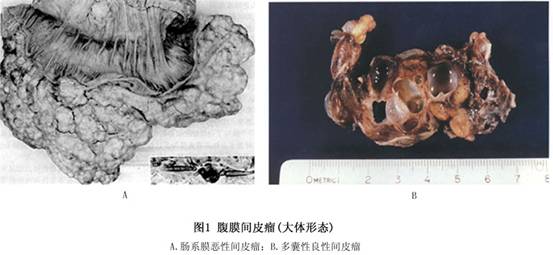
2.腹膜间皮瘤的大体病理观 腹膜间皮瘤大体观察类似于胸膜间皮瘤,有2种类型,即弥漫性腹膜间皮瘤与局限性腹膜间皮瘤,一般说来,弥漫性间皮瘤75%为恶性,而局限性间皮瘤多为良性。前者瘤组织呈众多小结节或斑块被覆于腹膜的壁层或脏层,随着肿瘤的发展,则呈片块状的增厚,广泛铺盖于壁层腹膜或腹腔脏器的表面,可伴有大小不等的肿瘤或结节。肿瘤组织多呈灰白色,质地坚韧,亦可呈胶冻状,可有出血及坏死。瘤组织中,纤维组织增生,甚至有玻璃样变。瘤组织可侵入肝脏或肠管,但很少侵入脏器的深部,大网膜可完全被肿瘤组织所代替,肠管可发生粘连,腹腔内有渗出液,甚至血性
腹水。在局限性腹膜间皮细胞瘤,瘤组织呈结节状或斑块状位于腹膜壁层或脏层,呈灰白色,质地较硬,界限清楚,很少出血及坏死(图1)。
3.腹膜间皮瘤镜下观察 腹膜间皮瘤一般有3种组织学类型:
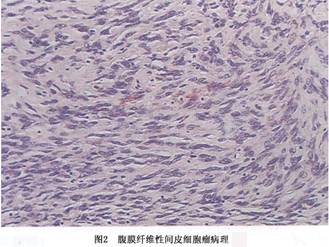
(1)纤维性间皮瘤:纤维性间皮瘤瘤细胞由梭形细胞组成,细胞呈长梭形,伴有多少不等的胶原纤维,这种类型多见于局限性间皮瘤。在纤维性间皮瘤有时很难与纤维组织肿瘤相区别,瘤细胞呈梭形,细胞周围可有胶原化,甚至可有编织状结构,局灶性钙化或骨化,当间质有明显的纤维化或玻璃样变时,有人称它为韧带样间皮瘤。最近亦有人将来自间皮下的结缔组织来源的肿瘤称为腹膜纤维瘤。来自表层间皮细胞的才称纤维性间皮瘤。但单纯根据组织形态,有时难以将两者区别开来(图2)。
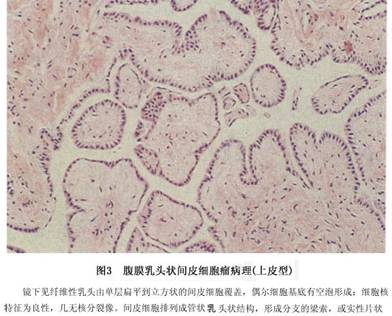
(2)上皮样间皮瘤:上皮样间皮瘤瘤细胞呈立方形或多角形,常有脉管状或乳头状结构。上皮性间皮瘤最多见于弥漫性间皮瘤中,瘤细胞呈不同的分化状态,可形成高分化管状或乳头状结构,也可呈未分化的片块状瘤组织,瘤细胞大小不一,呈实性,为结缔组织所包绕。管状乳头状结构的瘤组织构成腺样、管状或者囊性,内衬以立方或扁平的上皮样细胞,细胞大小一致,空泡状核,可见1~2个核仁。胞浆丰富,细胞轮廓清楚。肿瘤亦可呈裂隙状或形成大小不等的囊腔,内衬以扁平的上皮细胞,这些裂隙内有时可见乳头状突起。类似
乳头状腺癌。有些病例,瘤细胞排列成实性、条索状或者巢状,无腺样或乳头状结构。但有时瘤组织周围可有黏液物质,形成类似黏液湖的结构。细胞形态比较一致,核大小不一,胞浆内时有空泡形成,含有黏多糖类物质(图3)。
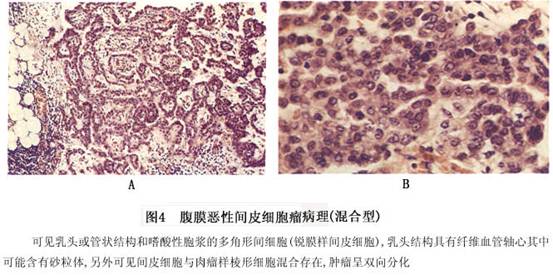
(3)混合性间皮瘤:又称双向分化的间皮瘤,在同一个肿瘤内伴有纤维及上皮2种成分。Zllzllki(1980)报道的210例弥漫性恶性间皮瘤中,上皮样占67%,混合性占26%,纤维性占7%,后者最常见于局限性间皮瘤以内。混合型间皮瘤瘤组织由上皮样细胞及
肉瘤样成分组成,形态类似
滑膜肉瘤。
肉瘤样成分由梭形细胞组成,它与上皮成分常有过渡形式,因而可显示,间皮瘤是由单一种细胞来源的,与石棉有关的间皮瘤中常见到这种形式。黏液染色对鉴别腺癌与间皮瘤有帮助,但腺癌分化较低时,黏液染色也可阴性。而间皮瘤的瘤细胞的Alcianblue染色也可显示阳性,而且这类黏液也可见于细胞外的间质中。网状纤维染色可见瘤细胞间有丰富的网状纤维,对区别于腺癌有帮助。当肿瘤中发现石棉小体(asbestosbody)时,对诊断间皮瘤有帮助,特别是胸膜间皮瘤。由于石棉与肺腺癌的发生亦有关系,故发现石棉小体只有参考意义(图4)。
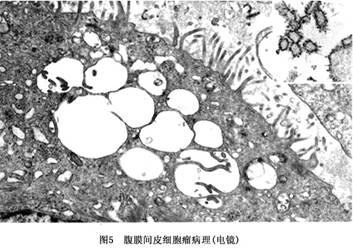
4.腹膜间皮瘤超微结构 电镜技术特别是透射电镜技术,对诊断间皮肿瘤有极高的价值。其超微结构的特点是:间皮瘤的瘤细胞有众多的、细长的、刷样的微绒毛出现在瘤细胞的表面,但也可出现在细胞质内。但是在腺癌的微绒毛,数量较少,短棒状。间皮瘤的细胞内有巨大的细胞核、突出的核仁,中等量的线粒体被粗面内质网所包绕,常见糖原颗粒,成束的张力原纤维及细胞内空泡。滑面内质网不太发达。细胞外有基板,但多数不太完整。细胞间有连接,也可见桥粒。这些超微结构特点,主要见于上皮细胞性间皮瘤或混合性间皮瘤中。而纤维性间皮瘤,超微结构类似成纤维细胞,在梭形的瘤细胞中,有丰富的粗面内质网,偶见细胞间的微小腔隙以及微绒毛(图5)。
5.腹膜间皮瘤免疫组织化学 免疫组织化学对鉴别间皮瘤与腺癌有一定帮助。细胞角蛋白(cytokeratin)在间皮瘤显示阳性,而CEA为阴性或弱阳性;腺癌CEA多为强阳性,而角蛋白(keratin)常为局灶阳性或者阴性。但是由于种种原因,文献中对于免疫组织化学在鉴别间皮瘤与腺癌的报道中,各有不同的结果。因此,不能单纯依此做出最后结论,必须综合其他技术做出客观的诊断。某些间皮瘤的病人,伴有代谢性疾患,如血糖减少症等。偶见局限性腹膜间皮细胞瘤可呈多囊性,内衬有单层立方或扁平上皮,囊内含有透明的液体。
 临床表现
临床表现
临床表现:腹膜间皮瘤早期无明显症状,只有肿瘤生长到一定大小并累及胃、肠等腹腔内脏始出现临床症状。主要表现为
腹痛、
腹胀、
腹水、
腹部肿块、胃肠道症状和全身改变。
1.
腹痛 病程不同,其
腹痛的部位性质亦不尽相同。早期
腹痛多无明确定位,病程晚期以病变最多的部位
腹痛最明显。
腹痛程度较轻者仅感隐痛不适或烧灼感,重者可表现为腹部剧烈疼痛甚或绞痛;
腹痛的时间长短不一,有时反复发作。
2.
腹胀 患者可有程度不同的
腹胀,发生
腹胀的原因与大量
腹水、肿块体积、消化道受压、胃肠道功能减低等因素有关,其程度随
腹水的增多、
腹部肿块的增大、消化道受压迫程度的加重而加重。
3.
腹部肿块 腹部肿块可发生于腹腔的任何部位,肿块增长比较迅速,是本病主要临床体征之一,也常常是有些患者就诊的主要原因。国内文献报道的几组病例,几乎均可触及
腹部肿块。国外学者Moertel报道169例腹膜间皮
肉瘤,仅16%触及
腹部肿块,远远低于国内文献报道。多数病例为单个肿块,常较大,甚至可占据大半个腹腔。少数病例可扪及多个大小不一的肿块。如合并大量
腹水,可影响
腹部肿块触诊。病变侵及盆腔时,直肠指诊可触及直肠有外压性肿块。
4.
腹水 是本病的主要临床体征之一。据报道约90%的患者有
腹水,尤以弥漫性腹膜间皮细胞瘤多见。
腹水多为浆液性,淡黄清亮,少数呈血性,偶可呈黏液性
腹水。多数病人
腹水量大且顽固,可达数千毫升,甚至达1万毫升以上。
5.胃肠道症状 常表现为食欲不振、恶心、呕吐、
便秘等,少数病人可发生不完全性
肠梗阻。
6.其他 晚期病人可出现乏力和消瘦等全身症状。一些腹部巨大肿块和大量
腹水者,可出现压迫症状,如呼吸费力或困难、下肢水肿和排尿不畅等症状。
 其他辅助检查
其他辅助检查
其他辅助检查:
1.影像学检查
(1)X线胸片:胸部检查可见50%的腹膜间皮瘤患者显示胸膜肿块,提示腹膜间皮瘤患者有较高的石棉接触史。
(2)X线胃肠道钡餐造影:大多数病人胃肠道造影检查无特异发现,部分病人可有胃肠移位,出现无肠管分布区,肠袢分布异常。纤维型间皮瘤直径多>10cm,容易压迫胃肠,致肠狭窄甚至肠梗阻;囊状型间皮瘤可见有透光区,因膈肌受侵,运动受限;弥漫型间皮瘤则显示肠绊扭曲、变形,间距增大,胃外形不整齐,边缘不规则。
(3)选择性动脉造影:有些病人可显示肿瘤的新生血管,但非诊断本病的特异征象。
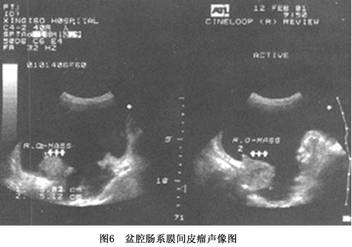
(4)B超:腹部声像特征为腹膜局限性增厚和大量腹水。受累腹膜呈局限性增厚,厚薄不均,腹膜线宽窄不一或中断。早期超声显像最易漏诊或误诊为结核性腹膜炎。病程中晚期病灶增大,形成肿块,呈实质性或混合性回声,轮廓不规则,边界模糊不清(图6)。病变易与邻近肠袢粘连。腹水呈无回声区,一般腹水量较大,粘连的肠袢呈团状回声。肿瘤回声强者应考虑为纤维性间皮瘤,呈混合性或回声相对较低者多考虑为上皮样间皮瘤或混合性间皮瘤。
(5)CT和MRI:CT对腹部肿块显示良好,肿块位于腹腔内,多与内脏器官相连,不侵及深层;肠系膜增厚、肿块内出血和腹水,有些晚期患者无异常表现。MRI的分辨率较高。
2.组织病理学检查 肿块活检是诊断本病的最可靠办法。活组织肿块可通过腹腔镜手术取出,也可由剖腹探查手术所得。
(1)腹腔镜手术:对诊断不明的腹部肿块伴有明显腹水而疑有本病的患者,可用腹腔镜手术抽出腹水、行腹腔内结节或肿块的活检。
(2)剖腹探查手术:对抽取腹水反复行脱落细胞的检查难以明确诊断的腹部肿块伴有明显腹水者,应尽早行肿块活组织检查,以便于诊断和治疗。由于腹膜间皮细胞瘤非常罕见,大体病理改变比较复杂具有多形性,切取标本时应注意在腹腔多个部位的结节和瘤体多个方向上多取些活体组织,还必须注意来源于上皮和结缔组织肿瘤的区别。
 鉴别诊断
鉴别诊断
鉴别诊断:诊断时,恶性
腹水可为水样渗出物或为富含黏多糖的黏性液体,有时与
肝硬化腹水相混淆,其细胞学有确诊率仅为5%~10%,免疫组织化学染色和电镜检查对确诊有帮助。剖腹探查活组织检查可对全腹腔进行探查,判断肿瘤的范围,特别是对小肠、卵巢部位进行检查,以便与其他腹部肿瘤的常见原因相鉴别。恶性腹膜间皮瘤应与源于腹部任何器官的腺癌相鉴别,而且肿瘤的播散方式和盆腔聚集性常使之与卵巢癌或起源于腹膜副中肾管残余肿瘤(苗勒管瘤)相混淆。
诊断时需要与间皮瘤不典型增生(表1)、原发性和转移性浆液癌、异位蜕膜和腹膜血管肉瘤等鉴别。管状乳头状结构、无明显的胞核多形性、无高有丝分裂率、PAS阴性(细胞内存酸性黏蛋白,而不是中性黏蛋白)等组织学特征,支持间皮瘤的诊断,可用于同浆液癌的鉴别。免疫组织化学标记物可用于间皮瘤与浆液癌之间的鉴别,Calretinin、血栓调节蛋白和细胞角蛋白-5和细胞角蛋白-6在间皮瘤中为阳性,而在浆液癌中为阴性。
 治疗
治疗
治疗:腹膜间皮瘤须采取综合治疗,包括手术切除、化疗和放疗等。
1.手术探查 是早期肿瘤最有效的治疗方法。尤其对良性局限型的患者,只要无明显手术禁忌证,就应争取手术探查,疗效和预后较好;对于肿瘤呈弥漫性、手术难以彻底切除者,应争取切除其主要瘤体或大部分瘤体,以缓解症状和减轻机体免疫负荷,而且有利于辅助放疗和化疗。
2.化学药物治疗 对局限型恶性腹膜间皮瘤或瘤体巨大难以彻底切除者,或肿瘤呈弥漫性改变无法全部切除者,或间皮瘤晚期丧失切除机会者,以及术后的恶性腹膜间皮瘤患者,须予以化疗和放射治疗。
常用环磷酰胺(cytoxan,CTX)、
多柔比星(
ADM,
阿霉素)、氮芥(nitrogen mustard)、甲氨蝶呤(MTX)、
塞替派等静脉滴注,亦可腹腔内注射,以抑制腹水生长。腹内注射前应排除腹腔积液,给药后嘱病人变动体位,以利于药物均匀分布。每周1次,连续2~3次,如效果不理想应更换药物。注意血象监测,若WBC<4.0×10
9/L时,应停止腹腔化疗。还可作介入化疗。
3.放射治疗 放射治疗对恶性腹膜间皮瘤的疗效目前尚不确切。高电压全腹外照射放疗可使整个腹部及腹腔器官获得一致的放射剂量,但是重要器官的放射耐量限制放射剂量的增加。移动野(moving field)放射技术可限制照射野和60Co剂量比率,但是其并发症发生率较高,开放野(open field)技术也被应用于恶性腹膜间皮瘤的治疗。
文献报道,9例恶性腹膜间皮瘤患者经放射胶体198Au腹腔内滴注治疗,其中2例患者无病生存3.5年和5.0年,4例患者的临床症状明显缓解。但是,由于肿瘤本身和既住手术引起的肠襻粘连,使得放射胶质在腹腔内的不均一性分布、主要并发症为小肠梗阻,其发生率2%~10%。
4.腹水抽吸 是继药物利尿、腹腔化疗后,又一控制腹水的有效措施。多数学者认为大量抽出腹水会造成蛋白质的丢失,使病人出现低蛋白血症,致使腹水更难控制并很快衰竭,因而主张只有腹胀非常明显、甚至影响呼吸时可酌量抽出部分腹水,并随即注入化疗药物。
5.其他治疗 包括免疫治疗、内分泌调节和中医中药治疗等。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断

 治疗
治疗
 预后
预后
 预防
预防